Операция на прямой кишке онкология
Содержание:
- Как практически выполняется операция?
- Терапевтические меры
- Опухолевый процесс в толстом кишечнике
- Яркая симптоматика опухолей
- Лапароскопическая обструктивная передняя резекция прямой кишки с формированием временной концевой сигмостомы, с последующей реконструктивно-восстановительной операцией с формированием коло-ректального анастомоза
- Лечение: операции при раке прямой кишки
- Патогенез заболевания
- Новости на тему: рак прямой кишки операция
- Виды рака прямой кишки
- Рак прямой кишки после операции – гладкое течение
Как практически выполняется операция?
Операция по полной или частичной резекции толстой кишки выполняется под общим наркозом — таким образом, пациент находится в состоянии глубокого сна, не ощущает боли и не осознает происходящего. Незадолго до начала операции пациента подключают к капельнице, через которую анестезиолог вводит успокоительные средства для уменьшения тревоги.
Резекцию толстого кишечника — частичную или полную (тотальную) — можно выполнить открытым доступом, т.е. через разрез вдоль живота, или лапароскопическим методом. Предпочтительный тип операции и объем хирургического вмешательства зависят от размеров опухоли, от ее характеристик и от локализации в кишке.
При полостной операции после проверки действия наркоза производится разрез длиной около 25 см вдоль срединной линии живота. Далее все отделы толстого кишечника отделяются по всей длине – начиная с верхней части прямой кишки и кончая соединением с тонким кишечником — от задней брюшной стенки; пресекается кровоснабжение толстой кишки. В ходе операции удаляется не только раковая опухоль, но и здоровая ткань кишки, что необходимо для предотвращения местного рецидива. В случае обширного процесса удаляются, как правило, также и близлежащие лимфатические узлы, с тем чтобы предотвратить распространение раковых клеток по лимфатическим путям и последующее метастазирование.
Все части кишки, удаленные в ходе операции, отправляются в лабораторию на патоморфологические исследование, с тем чтобы разработать оптимальную программу дальнейшего лечения.
По окончании резекции начинается следующий этап операции, суть которого зависит от объема резекции. В некоторых случаях конечный отдел тонкого кишечника (повздошную кишку) соединяют с верхним отделом прямой кишки. Фрагменты кишки сшиваются вручную нитью или хирургическим степлером.
В других случаях конец тонкой кишки выводят наружу — накладывают илеостому, к которой прикрепляется специальный пластиковый мешок (калоприемник). В дальнейшем можно соединить оставшиеся концы кишки — для этого потребуется дополнительная операция.
Пожилым пациентам, а также пациентам с сопутствующими хроническими заболеваниями принято накладывать колостому. Речь идет о постоянном выводе последнего участка кишки через стому к калоприемнику. Колостомия избавляет от необходимости в дополнительной операции по соединению концов кишки.
После наложения стомы хирург промывает брюшную полость и накладывает швы, закрывая брюшную стенку. Разрез по срединной линии живота также зашивается или скрепляется хирургическим скрепками, затем накладывается повязка. При необходимости в зону операции вводятся дренажные трубки для отвода жидкости. Моча отводится через катетер.
Если принято решение о лапароскопической операции, хирург делает 2-3 небольших отверстия в брюшной стенке. Через них вводятся инструменты. Лапароскоп с видеокамерой на конце вводится через дополнительный разрез в области пупка. Изображения операционного поля выводятся на дисплей в операционной. Для облегчения доступа к области толстого кишечника брюшную полость «надувают» путем нагнетания углекислого газа. Кровоснабжение толстого кишечника пресекают, после чего кишку удаляют в намеченном объеме.
Подобно тому, как это делается при полостной операции, по окончании этапа резекции малоинвазивным методом принимается окончательное решение о наложении илеостомы или колостомы — в зависимости от состояния пациента.
По окончании операции разрезы зашиваются или склеиваются, затем накладывается повязка.
Лапароскопический метод имеет целый ряд неоспоримых преимуществ: небольшие разрезы, минимум рубцов и болей после операции, относительно быстрое послеоперационное восстановление, более короткие сроки госпитализации. В то же время, следует понимать, что такое вмешательство применимо не для всякого пациента. Так, например, ожирение и/или спайки в полости таза (как следствие перенесенного заболевания, операции или инфекции) являются противопоказаниями к резекции толстой кишки лапароскопическим методом.
Кроме того, при определенных обстоятельствах в ходе лапароскопической операции может возникнуть необходимость перехода к вмешательству открытым доступом. Решение о переходе к полостной операции принимается оперирующим хирургом по обстоятельствам. Наиболее частые причины — массивное кровотечение, возникшее в процессе вмешательства, либо затрудненный доступ к толстому кишечнику лапароскопическим методом.
Терапевтические меры
Независимо от вида образования, проводится удаление чужеродной ткани. Разница заключается в способе хирургического вмешательства. При удалении доброкачественной опухоли с прямой кишки операция — практически всегда основное лечение. Если удаляется злокачественное опухолевое образование, начиная со второй стадии, операция по удалению — только один из этапов лечения.
Но есть случаи, когда удаление хирургическим путём невозможно:
- Аллергия на компоненты местного наркоза с возможным летальным исходом.
- Преклонный возраст.
- Чрезвычайно низкая свёртываемость крови (встречается крайне редко).
- Порок сердца или недавно перенесённый инсульт.
- Прогрессирующее вирусное, инфекционное заболевание, например, СПИД, гепатит C.
Возникает закономерный вопрос: «Можно ли уменьшить размер доброкачественной опухоли и затормозить развитие злокачественной, если к оперативному вмешательству прибегнуть нельзя?» Ответ утвердительный — можно. В случаях, когда операция противопоказана при доброкачественных образованиях назначают цитостатики, а при злокачественных — двойной курс химиотерапии и облучения, доза которого не должна превышать 45 др и не более 8 раз подряд.
Лечение опухолей прямой кишки, если нет никаких противопоказаний к оперативному вмешательству, проводится следующим образом.
Для доброкачественных образований:
- Образования малого объёма удаляются с частью примой кишки.
- Если новообразование проросло в эпителий – проводится резекция.
- Восстановительная терапия до 1,5 месяца.
- Дальнейшее обследование 3 раза в год или чаще. Дело в том, что в 30% случаях, злокачественная опухоль возникает вследствие неполного удаления доброкачественной или если не было замечено маленькое новообразование.
Липома может самостоятельно выйти через анальное отверстие. В этом случае назначается курс цитостатиков, а в дальнейшем проводятся исследования на предмет отсутствия рецидивов или появления злокачественной опухоли.
При злокачественной лечение такое же, как при доброкачественной, если злокачественное образование нулевой стадии и первой стадии, если уплотнение эпителиальное.
В остальных случаях применяется следующая схема лечения:
- Если раковое уплотнение однородное – проводится операция как первый этап лечения.
- Если уплотнение губчатое или рыхлое назначается курс химиотерапии до момента, когда образование уменьшится в размере или уплотнится.
- После операции, вырезанный участок отдают на биопсию для определения стадии. Поверхностная биопсия может дать погрешность на одну стадию.
- Для перестраховки соседние лимфоузлы удаляют, начиная со второй стадии, даже если не выявлены метастазы.
- Со второй стадии после операции проводят химиотерапию и лучевую терапию через день, а начиная с третьей – ежедневно.
- Контрольные обследования нужно проходить не реже 3 раз в год.
Важно! Химиотерапия противопоказана если пациент не позднее, чем за 3 месяца до операции, проходил курс гормональной терапии, а к облучению нельзя прибегать ежели пациент подвергался радиоактивному облучению не позднее, чем за год перед проведением курса. Ни доброкачественные, ни злокачественные образования вылечить народными средствами не получится. Любое растение содержит вещества, стимулирующие рост клеток, а если учесть, что клетки доброкачественной, а тем более злокачественной опухоли резистентнее к внешним факторам, чем не изменённые клетки — результат противоположен
Любое растение содержит вещества, стимулирующие рост клеток, а если учесть, что клетки доброкачественной, а тем более злокачественной опухоли резистентнее к внешним факторам, чем не изменённые клетки — результат противоположен
Ни доброкачественные, ни злокачественные образования вылечить народными средствами не получится. Любое растение содержит вещества, стимулирующие рост клеток, а если учесть, что клетки доброкачественной, а тем более злокачественной опухоли резистентнее к внешним факторам, чем не изменённые клетки — результат противоположен.
Раковая клетка мутирует! После лечения народными средствами, вылечить даже доброкачественное образование при помощи традиционной медицины практически нереально.
Опухолевый процесс в толстом кишечнике
Опухоли толстого кишечника – новообразования, появляющиеся из эпителиальной или прочей ткани стенки толстой кишки. Новообразования бывают доброкачественными или злокачественными, они способны поражать любой отдел толстого кишечника. Опухоли доброкачественного характера распространены, по некоторым данным, они развиваются у 40% людей.
Часто со временем ткани теряют свою дифференцировку и доброкачественное образование становится злокачественным (малигнизация). Рак толстого кишечника среди всех онкологий встречается чуть реже, чем рак легких, рак желудка и рак груди. Как показывают исследования, злокачественные опухоли толстого кишечника у мужчин выявляются чаще, чем у женщин.
Доброкачественные образования в толстой кишке опасны настолько же как и злокачественные, поскольку они часто подвержены малигнизации.
Причины появления неопластического процесса точно не установлены. Риск развития патологии повышается с возрастом. Также болезнь чаще встречается у людей, которые не придерживаются рационального питания (их пища богата белками и жирами, содержит мало клетчатки), что приводит к запорам и нарушению кишечной флоры.
Кишечное содержимое, включающее желчные кислоты и фенолы, которые обладают канцерогенными свойствами, при нарушении эвакуаторной функции дольше контактируют со слизистой, что и повышает вероятность развития опухолевого процесса.
Среди причин, вызывающих образование опухолей, называют также хронические воспалительные заболевания, которые длятся более 5 лет. Наиболее опасны неспецифический язвенный колит (НЯК), болезнь Крона, диффузный полипоз. Расти образование может в просвет кишечной трубки, в стенках органа, по окружности кишки, а также диффузно распространяться внутри стенок (диффузно-инфильтративные).
Если опухоль растет по окружности кишки или ее клетки распространены диффузно, то определить границы образования довольно сложно. Стадия процесса устанавливается руководствуясь классификацией NNM, которая учитывает степень проникновения опухоли в оболочку кишки, наличие метастазирования в лимфатических узлах, метастазирование в других органах.
Признаки опухоли толстого кишечника
Опухоли доброкачественного характера обычно протекают бессимптомно и обнаруживаются случайно. У некоторых больных может присутствовать дискомфорт в животе, нарушенный стул, кровь в каловых массах. Ворсинчатые опухоли большого размера продуцирую много слизи, а это способствует нарушению электролитного равновесия, анемии и изменению концентрации белков крови.
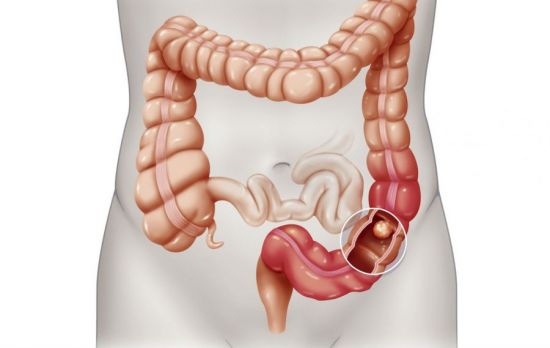 Большие опухоли способны приводить к кишечной непроходимости и инвагинации
Большие опухоли способны приводить к кишечной непроходимости и инвагинации
Раковые опухоли развиваются медленно и не провоцируют клиники. О болезни человек узнает только после начала кишечного кровотечения. При опухолях дистального отдела сигмовидной кишки и ректума кровь яркая и не разбавлена слизью. Если образование в нисходящей ободочной кишке, то кровь темная, смешанная с калом и слизью.
Кровотечения при онкологии в проксимальных отделах, как правило, скрытое и обнаруживается только анемия. Помимо кровотечения, у больных может возникнуть боль в животе, ложные позывы к дефекации, нарушение стула. Запоры появляются на поздних стадиях, в тяжелых случаях развивается кишечная непроходимость.
Новообразование вызывает у больных чувство неполного опорожнения кишечника. Поскольку опухоль злокачественная, то для нее характерен интоксикационный синдром (слабость, снижение аппетита, быстрая потеря веса). При прогрессировании болезни печень становится больше нормы, появляется асцит.
Яркая симптоматика опухолей
Примером явной симптоматики служит появление кровавых выделений при дефекации в каловых массах. К симптомам относят:
- боль в животе при позывах к дефекациям;
- другие выделения из заднего прохода (гнойные или слизь);
- пульсация в промежности с отдачей в поясницу;
- ощущение постороннего предмета в кишке.
После проявления у больного описанных симптомов он обращается за помощью к медикам. Но часто проблема оказывается уже запущенной, потребуется более сложное медицинское вмешательство. В основном больного путает наличие латентных признаков, характерных для большинства патологий.
Лапароскопическая обструктивная передняя резекция прямой кишки с формированием временной концевой сигмостомы, с последующей реконструктивно-восстановительной операцией с формированием коло-ректального анастомоза
Лапароскопическая обструктивная передняя резекция прямой кишки с формированием временной концевой сигмостомы, с последующей реконструктивно-восстановительной операцией с формированием коло-ректального анастомоза
Оперирует профессор К. В. Пучков (2016 г).
Пациентка 65 лет, находилась на лечении с диагнозом: Рак верхнеампулярного отдела прямой кишки fT4N0M0. Пациентка поступила с субкомпенсированным опухолевым стенозом толстой кишки, микроцитарной гипохромной анемией (Hb — 79г/л), опухолевой интоксикацией, кахексией.
В ходе предоперационного обследования по данным РКТ органов брюшной полости выявлен единичный увеличенный до 1,0 см лимфатический узел по походу верхней прямокишечной артерии. Использовалась «классическая» схема расстановки рабочих троакаров – в правой и левой подвздошной области, а также в мезогастрии слева. Операция начинается с рассечения тазовой брюшины справа от прямой кишки, выделение прямой кишки по задней стенке с идентификацией левого мочеточника. Пересечение нижней брыжеечной артерии происходит у основания с наложением 2-х титановых клипс. Следующим этапом происходит рассечение брюшины левого латерального канала и мобилизация нисходящего отдела ободочной кишки. Выделение прямой кишки осуществляется на 5 см ниже опухоли по задней и далее по правой и левой полуокружностям и только в конце – по передней стенке. Пересечение толстой кишки в дистальной части осуществляется с помощью аппарата EndoGIA-45 (зеленая и синяя кассеты) (MEDTRONIC COVIDIEN). Извлечение препарата происходит путем выполнения минилапаротомного доступа.
В левом мезогастрии выведена сигмостома «столбиком». Операция заканчивается постановкой дренажа трансабдоминально через троакарную рану в правой подвздошной области.
Время операции 115 минут.
После выполнения радикальной операции резецированный препарат отправлен на гистологическое исследование. Гистологическое заключение: высоко и умереннодифференцированная аденокарцинома прямой кишки с прорастанием в мышечную оболочку толстой кишки (без прорастания серозы), с врастанием в мышечную оболочку петли сигмовидной кишки (без прорастания слизистой). В лимфатических узлах признаков опухолевого роста не выявлено. Молекулярно-генетическое исследование (NRAS, BRAF, KRAS) мутаций не выявело.
Пациентка консультирована химиотерапевтом, рекомендовано проведение адьювантной полихимиотерапии по схеме XELOX (оксалиплатин + кселода). Пациентке проведено 8 курсов химиотерапии. Через 10 месяцев после резекции первичной опухоли, выполнена реконструктивно-восстановительная операция по восстановлению непрерывности кишечника с формированием коло-ректального анастомоза, выведением превентивной илеостомы.
Использовалась «классическая» схема расстановки рабочих троакаров – в правой и левой подвздошной области, а так же в мезогастрии слева. Операция начинается с ушивания стомы на передней брюшной стенки, выделения из тканей передней брюшной стенки, в проксимальный конец заводится головка аппарата СЕЕА-29 («Medtronic-Covidien»), фиксирована кисетным швом нитью «Vicryl 2,0», погружена в брюшную полость. Далее происходит разделение спаек в брюшной полости острым и тупым путем, выделение нисходящей ободочной кишки по левому латеральному каналу с помощью 5-мм аппарата LigaSure («Medtronic-Covidien»). Обязательным условием успешного выполнения операции лапароскопическим доступом является разделение всех возможных сращений между кишкой и окружающими ее тканями, рассечение брюшины по задней полуокружности кишки с идентификацией левого мочеточника. После обработки проксимальной части кишки, происходит выделение культи прямой кишки с помощью монополярного электрода типа «крючок». Трансанально вводится аппарат CEEA-29, адаптация головки с аппаратом, прошивание и извлечение аппарата.
В конце операции накладываются одиночные узловые швы между проксимальной и дистальной частями анастомоза. Операция заканчивается постановкой дренажа трансабдоминально через троакарную рану в правой подвздошной области, выведением превентивной петлевой илеостомы в правой подвздошной области. Время операции 120 минут.
Через 3 месяца пациентке была выполнена операция – внутрибрюшинное закрытие илеостомы.
Лечение: операции при раке прямой кишки
Как правило, процесс терапии прямой и толстой кишки предполагает хирургическое вмешательство, то есть — операцию. Оперативное вмешательство может зависеть от размера новообразования и его месторасположения.
Наиболее часто проводятся такие операции кишечника:
Внутриутробная резекция. Такое хирургическое вмешательство включает в себя иссечение области кишки, которая была поражена опухолью
Далее концы кишки важно сшить, при этом создается анастомоз. Совершение анастомоза может проходить как при помощи сшивающего аппарата, так и вручную
Иногда нужно выводить один из концов иссеченной области кишки на стенку живота, что имеет название «колостома».
Брюшно-анальная резекция. В ходе такой операции область, подверженная новообразованию кишки иссекается, а далее верхний конец кишки соединяется с нижним. После этого излишек протянутой кишки в задний проход иссекается.
Операция Гартмана. Цель такого оперирования – устранить опухоль, а после этого верхний конец кишечника вывести. В это время нижний конец сшивается. Подобная операция совершается с учетом большой рискованности не совершения анастомоза. По завершению операции Гартмана происходит ушивание колостомы на вторичной операции.
Экстирпация прямой кишки. В ходе такой процедуры специалист иссекает прямую кишку и задний проход, а далее создается колостома. В конце экстирпации прямой кишки колостома остается насовсем. Как правило, назначается подобное оперирование при очень близком расположении новообразования к заднему проходу, иногда в то время, как здоровая стенка ниже образования отсутствует для создания анастомоза.
Лучевая и химиотерапия
В некоторых случаях назначается лучевая терапия и химиотерапия. Следует при этом знать следующее.
К лучевой терапии прибегают до или после хирургического вмешательства. Тем не менее, такая процедура не станет альтернативой операции (только в исключительных случаях при отдельных формах новообразований заднепроходного канала). Стоит учесть и тот факт, что лучевая терапия исключает осложнения после оперирования.
В свою очередь, химиотерапия онкологии толстой кишки используется зачастую в терапии метастазов рака и во избежание осложнения до или после операции. Наиболее часто применяют химиотерапию с лучевой терапией. После проведения данной процедуры пациенты могут прожить несколько дольше, а также несколько повысить качество жизни.
Очень часто оперативное вмешательство проводится в два этапа: устранение части кишки и формирование колостомы. По истечению нескольких месяцев проходит регенерация правильной работы кишечника.
Дальнейшее поведение заболевания будет целиком зависеть от своевременного лечения и размера образования. Полное излечение недуга возможно только при минимальном размере опухоли.
Патогенез заболевания
Когда в организме преобладает пища белкового происхождения или животные жиры, то в кишечнике в свою очередь образуются элементы, которые ведут к появлению новообразования (канцерогенов). В момент запоров период влияния данных веществ на стенки толстой кишки достаточно возрастает, а это может повлечь за собой перерождение нормальных клеток в онкологические.
Недоброкачественная опухоль может развиваться и по причине долгих воспалений в кишечнике, а также переходить из доброкачественных образований на слизистой кишечника.
Раковые клетки стремительно размножаются. После этого опухоль увеличивает свои размеры, и далее заполняет собой просвет кишки. Вследствие этого возникает кишечная непроходимость. В том случае, если опухоль прорастает кишечную стенку, то есть вероятность, что она повредит сосудам и станет фактором для появления кишечного кровотечения.
Когда болезнь находится на последнем этапе, опухоль имеет свойство распространяться за границу кишки. Так она прорастает стенку кишечника и попадает в окружающие органы. Далее вместе с током крови она проникает в лимфаузлы и повреждает их. Одновременно с лимфой проходит в дальние органы (такие как головной мозг, печень, кости) и становится причиной для появления новых опухолей там. Если не начать своевременное и правильное лечение, то летальный исход гарантирован.
Новости на тему: рак прямой кишки операция
Читать дальше
Врачебная ошибка привела к удалению здорового органа
На долю пожилой жительницы США выпали тяжелейшие испытания: после того как врачи обнаружили ее у нее рак прямой кишки, они удалили ей часть этого органа. И лишь позднее выяснилось, что медики перепутали результаты анализов – рака у старушки не было.
Читать дальше
Рак – продукт цивилизации
Исследователи из университета в Манчестере опубликовали любопытную работу, в которой заявляют, что эпидемия онкологических заболеваний, которую уже не первое десятилетие переживает весь мир – явление, в котором повинно само человечество. Ученые утверждают, что еще несколько столетий назад, а тем более в древние времена заболевание раком было исключительно редким явлением, а нынешняя ситуация вызвана в первую очередь двумя факторами: загрязнением окружающей среды и употреблением в пищу вредных продуктов.
Читать дальше
Геморрой не всегда «требует знакомства» со скальпелем хирурга
Такая деликатная проблема как наличие геморроя или подозрение на его появление часто вызывает у людей неадекватную реакцию стыда и страха перед хирургической операцией. Между тем, как предупреждают медики из американского университета, во-первых, это заболевание на ранних стадиях лечится консервативными методами, а, во-вторых, откладывание посещения проктолога может привести к очень нехорошим последствиям, среди которых, в первую очередь, следует назвать парапроктит – гнойное воспаление тканей, которые расположены около прямой кишки.
Читать дальше
Удаление 10 органов в ходе одной операции: уникальный рекорд
В некоторых случаях хирургам приходится выполнять без преувеличения «суперрадикальные» операции, в ходе которых они удаляют пораженные болезнью органы и огромные участки тканей. Так произошло и с молодой британкой, страдавшей редкой формой рака.
Читать дальше
Защита от побочных эффектов радиотерапии рака простаты: неожиданный подход
Многим больным, страдающим раком предстательной железы, врачи в процессе лечения назначают радиотерапию. Но облучение при всей его эффективности чревато побочными эффектами. Один из них теперь можно устранить благодаря новому методу.
Читать дальше
При раке кишечника химиотерапия до операции улучшает общий исход лечения
Неоадъювантная (то есть предшествующая операции) химиотерапия рака кишечника ранее практически не применялась из-за опасений врачей, что в случае ее неудачи будет потеряно драгоценное время. Но британские медики доказали эффективность этого метода.
Читать дальше
Онкологи продвинулись в методах лечения рака мочевого пузыря
В арсенале онкологов имеется три главных способа лечения большинства злокачественных опухолей: хирургическая операция, химиотерапия и радиотерапия. Для врача (впрочем, как и для пациента) самым важным для успеха является выбор наиболее оптимальной комбинации методов
Результаты крупномасштабного исследования, выполненного британскими медиками, пополнят «копилку знаний» всех онкологов важной информацией о высокой эффективности сочетания химиотерапии и лучевой терапии при лечении рака мочевого пузыря
Читать дальше
Колоноскопия? Это почти приятно!
Американские доктора предлагают всем гражданам страны пройти процедуру колоноскопии в связи с тем, что этот месяц посвящен борьбе с раком толстого кишечника и прямой кишки. Колоноскопия кажется многим, незнакомым с этой процедурой, каким-то кошмаром, однако доктора уверены, что это не так уж и страшно.
Читать дальше
Президенту Венесуэлы Уго Чавесу не понадобится возобновлять лечение
Как только президент Венесуэлы в сентябре снова исчез на короткое время с телеэкранов, его недоброжелатели, которых у Уго Чавеса хватает, взбодрились. Поползли слухи об отказавших почках Чавеса, но он тут же опроверг их лично, посрамив сплетников.
Виды рака прямой кишки
Классификация злокачественных опухолей прямой кишки в зависимости от клеточного строения
гистологического строения опухолиВиды опухолей прямой кишки в зависимости от гистологического строения
- Аденокарцинома. Самая распространенная разновидность злокачественных опухолей прямой кишки. Выявляется в 75% — 80%. Образуется из железистой ткани, чаще всего встречается у лиц старше 50 лет. При исследовании под микроскопом можно выявить степень дифференцировки ткани опухоли. Различают высокодифференцированную, умеренно дифференцированную, низко дифференцированную и недифференцированную опухоль. Чем ниже степень дифференцировки, тем более злокачественной является опухоль, хуже прогноз для пациента.
- Перстневидно-клеточный рак. Встречается в 3% — 4% случаев. Получил свое название из-за характерного внешнего вида клеток опухоли под микроскопом: в центре клетки находится просвет, а на периферии – узкий ободок с клеточным ядром – он напоминает перстень с камнем. Этот вид рака прямой кишки имеет неблагоприятное течение, многие пациенты погибают в течение первых трех лет.
- Солидный рак прямой кишки. Встречается редко. Происходит из железистой ткани. Состоит из низкодифференцированных клеток, которые уже не похожи на железистые и расположены в виде пластов.
- Скирозный рак (скир) – также редко встречаемая разновидность злокачественной опухоли прямой кишки. В ней относительно мало клеток и относительно много межклеточного вещества.
- Плоскоклеточный рак. Третья по распространенности (после аденокарциномы и перстневидно-клеточного рака) злокачественная опухоль прямой кишки – составляет 2% — 5% от общего количества. Этот вид опухоли склонен к раннему метастазированию. Часто его возникновение связывают с папилломавирусной инфекцией. Встречается практически только в нижней части прямой кишки, в области анального канала.
- Меланома. Опухоль из пигментных клеток – меланоцитов. Располагается в области анального канала. Склонна к метастазированию.
Классификация рака прямой кишки в зависимости от характера роста
- Экзофитный рак. Опухоль растет наружу, в просвет прямой кишки.
- Эндофитный рак. Опухоль растет внутрь, прорастает в стенку прямой кишки.
- Смешанная форма. Характеризуется одновременно экзофитным и эндофитным ростом.
Классификация рака прямой кишки по системе TNM
Расшифровка аббревиатуры
- T – размер опухоли (tumor);
- N – метастазы в рядом расположенные лимфатические узлы (nodus);
- M – отдаленные метастазы в различных органах (metastasis).
| Обозначение | Описание |
| Тx | Размер опухоли не уточнен, отсутствуют необходимые данные. |
| T | Опухоль не обнаружена. |
| Tis | Опухоль in situ – «на месте», небольших размеров, не прорастает в стенку органа. |
| T1 | Опухоль размером до 2 см. |
| T2 | Опухоль размером 2 – 5 см. |
| T3 | Опухоль размерами более 5 см. |
| T4 | Опухоль любых размеров, которая прорастает в соседние органы: мочевой пузырь, матку и влагалище, предстательную железу и пр. |
| Nx | Нет данных. Неизвестно, есть ли метастазы в лимфатических узлах. |
| N | Метастазы в лимфатических узлах отсутствуют. |
| N1 | Метастазы в лимфатических узлах, расположенных вокруг прямой кишки. |
| N2 | Метастазы в лимфатических узлах, расположенных в паховой и подвздошной области с одной стороны. |
| N3 |
|
| Mx | Неизвестно, есть ли отдаленные метастазы в органах. Недостаточно данных. |
| M | Отдаленных метастазов в органах нет. |
| M1 | Отдаленные метастазы в органах есть. |
Стадии рака прямой кишки в соответствии с классификацией TNM
| Стадия | Классификация TNM |
| Стадия 0 | TisNM |
| Стадия I | T1NM |
| Стадия II | T2-3NM |
| Стадия IIIA |
|
| Стадия IIIB |
|
| Стадия IV | TлюбоеNлюбоеM1 |
- Если опухоль расположена в пределах прямой кишки, то пациента беспокоят только нарушения пищеварения, боли в кишке, примеси гноя, крови и слизи в кале.
- Если опухоль прорастает в соседние органы, то возникают симптомы, характерные для их поражения. При прорастании в матку и влагалище – боли в низу живота, нарушение месячных. При прорастании в мочевой пузырь – боли в низу живота, нарушение мочеиспускания. При распространении метастазов в печень – желтуха, боли под ребром.
- При множественных метастазах нарушается общее состояние пациента: возникает слабость, повышенная утомляемость, истощение, анемия, повышение температуры тела.
Рак прямой кишки после операции – гладкое течение
Глубокие тампоны без особых показаний не извлекают в течение 7—9 дней. По мере промокания повязку меняют до тампонов. Если рана не была инфицирована при операции, к этому времени она покрывается хорошими грануляциями и в дальнейшем заживает без осложнений. По удалении первых тампонов из крестцового углубления при отсутствии на них гноя лучше не вводить новые, чтобы не получить вторичной инфекции. 5 дней больным внутримышечно вводят пенициллин. До снятия швов едят жидкую пищу, по 5 капель трижды в день настойки опия в целях задержания стула. После снятия швов до удаления тампонов дают слабительное. При хорошем течении раневого процесса больных не задерживают долго в постели; по мере нарастания сил они начинают ходить, что благоприятно действует на их состояние.